UNIDAD 2
BIOFÍSICA DE LOS FLUIDOS, HEMODINÁMICA Y RESPIRACIÓN
Hemodinámica, Viscosidad sanguínea y perfiles de flujo, La Ley de Poiseuille.
La hemodinámica.- es aquella parte de la biofísica que se encarga del estudio de la dinámica de la sangre en el interior de las estructuras sanguíneas como arterias, venas, vénulas, arteriolas y capilares así como también la mecánica del corazón propiamente dicha mediante la introducción de catéteres finos a través de las arterias de la ingle o del brazo.
Un fluido se desplaza en el interior de un tubo cuando la presión en el inicio es superior a la existente al final del tubo, moviéndose desde una zona de mayor presión a una de menor presión. El flujo o caudal depende directamente del gradiente o diferencia de presión entre esos dos puntos e inversamente de la resistencia, en una relación similar a la de Ohm para los circuitos eléctricos.
Q (flujo o caudal) = ∆ P (P1 - P2) / R (resistencia)
La resistencia depende de las dimensiones del tubo y de la naturaleza del fluido, y mide las fuerzas de rozamiento o fricción entre las propias moléculas del fluido y entre éstas y las moléculas de la pared del tubo.La velocidad con la que circula la sangre en el interior de un tubo es directamente proporcional al flujo e inversamente proporcional al área transversal del tubo.
Flujo laminar
En condiciones fisiológicas el tipo de flujo mayoritario es el denominado flujo en capas o laminar. El fluido se desplaza en láminas coaxiales o cilíndricas en las que todas las partículas se mueven sin excepción paralelamente al eje vascular. Se origina un perfil parabólico de velocidades con un valor máximo en el eje o centro geométrico del tubo.
En el caso del sistema vascular los elementos celulares que se encuentran en sangre son desplazados tanto más fuertemente hacia el centro cuanto mayor sea su tamaño.
Flujo turbulento.
En determinadas condiciones el flujo puede presentar remolinos, se dice que es turbulento. En esta forma de flujo el perfil de velocidades se aplana y la relación lineal entre el gradiente de presión y el flujo se pierde porque debido a los remolinos se pierde presión.
En la circulación sanguínea en regiones con curvaturas pronunciadas, en regiones estrechadas o en bifurcaciones, con valores por encima de 400, aparecen remolinos locales en las capas limítrofes de la corriente. Cuando se llega a 2000-2400 el flujo es totalmente turbulento. Aunque la aparición de turbulencias no es deseable por el riesgo que tienen de 2 producir coágulos sanguíneos, se pueden utilizar como procedimientos diagnósticos, ya que mientras el flujo laminar es silencioso, el turbulento genera ruidos audibles a través de un estetoscopio.
Ley de Poiseuille.
En flujos laminares que se desarrollan en tubos cilíndricos, se pueden deducir las relaciones entre la intensidad del flujo, el gradiente de presión y la resistencia o fuerzas de fricción que actúan sobre las capas de envoltura. La Ley de Poiseuille (o de Hagen-Poiseuille) es una ecuación hemodinámica fundamental en la que se establece:
La ecuación de Poiseuille está formulada para flujos laminares de fluidos homogéneos con viscosidad constante, sin embargo, en los vasos sanguíneos estas condiciones no siempre se cumplen; si la velocidad del flujo es alta o si el gradiente de presión es elevado, se pueden generar remolinos o turbulencias que modifican el patrón del flujo. Al producirse turbulencias se necesitarán gradientes de presión mayores para mantener el mismo flujo.
Resistencias vasculares
La resistencia cardio-vascular es la oposición al flujo de la sangre debido a la fricción entre la sangre y las paredes de los vasos sanguíneos. La resistencia cardiovascular depende de: 1) el tamaño de la luz del vaso sanguíneo, 2) la viscosidad de la sangre y 3) el largo total del vaso sanguíneo.
Tamaño de la luz: Cuanto más pequeña la luz en un vaso sanguíneo, mayor la resistencia al flujo sanguíneo. La resistencia es inversamente proporcional a la cuarta potencia del diámetro de la luz del vaso sanguíneo.
Viscosidad de la sangre
La viscosidad de la sangre depende principalmente de la relación entre los glóbulos rojos y el volumen del líquido plasmático, y en menor medida de la concentración de proteínas en el plasma. A mayor viscosidad de la sangre, mayor resistencia. Cualquier situación que incremente la viscosidad de la sangre, como la deshidratación o la policitemia (número de glóbulos rojos inusualmente alto), incrementa entonces la presión arterial. La depleción de proteínas plasmáticas o de glóbulos rojos, debido a anemia o hemorragia, disminuye la viscosidad y entonces disminuye la presión sanguínea.
El largo total del vaso sanguíneo. La resistencia al flujo sanguíneo a través de un vaso es directamente proporcional al largo de éste. A mayor longitud del vaso sanguíneo, mayor resistencia. Las personas obesas a menudo tienen hipertensión (presión arterial elevada) porque el vaso sanguíneo adicional en su tejido adiposo incrementa la longitud total del árbol vascular. Éstos desarrollan un estimado de 650 Km adicionales de vasos sanguíneos por cada kilogramo de grasa.
Circulación sanguínea.
El cuerpo de un adulto contiene cerca de 40 L de agua; de ellos, 25 están en las células, 12 entre ellas (como plasma intersticial) y 3 en la sangre (como plasma sanguíneo). Dos litros de agua celular corresponden a los glóbulos sanguíneos. El volumen de sangre de un adulto es, por tanto, de unos 5 L. Pero esos 5 L no son bombeados en un sistema rígido y cerrado. Los vasos varían constantemente de volumen y una parte de ellos tiene fugas
El flujo sanguíneo
Es el volumen de sangre que fluye a través de cualquier tejido en un determinado período de tiempo (en mL/min). El flujo sanguíneo total es el gasto cardíaco o volumen minuto cardíaco: el volumen de sangre que circula a través de los vasos sanguíneos sistémicos (o pulmonares) cada minuto. Hay que recordar que el gasto cardíaco depende de la frecuencia cardíaca y del volumen sistólico: Gasto cardíaco = frecuencia cardíaca X volumen sistólico. La distribución del gasto cardíaco entre las vías circulatorias que irrigan los diversos tejidos corporales depende de dos factores más:1) la diferencia de presión que conduce al flujo sanguíneo a través de un tejido y 2) la resistencia al flujo sanguíneo en los vasos sanguíneos específicos. La sangre fluye de regiones de mayor presión a regiones de menor presión: a mayor diferencia de presión mayor flujo sanguíneo. Pero a mayor resistencia, menor flujo sanguíneo.
Velocidad del flujo sanguíneo
Antes se mencionó que el flujo sanguíneo es el volumen de sangre que fluye a través de un tejido en un determinado período de tiempo (en mL/min). La velocidad del flujo sanguíneo (en cm/seg) se relaciona en forma inversa con el área de sección transversal. La velocidad es menor donde el área de sección transversal es mayor. Cada vez que una arteria se bifurca, el área de sección transversal total de todas sus divisiones es mayor que el área de sección transversal del vaso original, por lo tanto el flujo sanguíneo se torna cada vez más lento a medida que la sangre se mueve alejándose del corazón, y alcanza la mayor lentitud en los capilares. En cambio, cuando las vénulas se unen formando venas, el área de sección transversal se vuelve menor y el flujo se vuelve más rápido.
Presión en el sistema circulatorio.
El aparato circulatorio o sistema circulatorio es la estructura anatómica compuesta por el sistema cardiovascular que conduce y hace circular la sangre, y por el sistema linfático que conduce la linfa unidireccionalmente hacia el corazón. En el ser humano, el sistema cardiovascular está formado por el corazón, los vasos sanguíneos (arterias, venas y capilares) y la sangre, y el sistema linfático que está compuesto por los vasos linfáticos, los ganglios, los órganos linfáticos (el bazo y el timo), la médula ósea , los tejidos linfáticos (como la amígdala y las placas de Peyer) y la linfa.
Un adulto promedio contiene cincuenta y cinco cuartos de galón (aproximadamente 4.7 a 5.7 litros) de sangre, lo que representa aproximadamente el 7 % de su peso corporal total. La sangre se compone de plasma, glóbulos rojos, glóbulos blancos y plaquetas. También el sistema digestivo funciona con el circulatorio para proporcionar los nutrientes que el sistema necesita para mantener el bombeo del corazón.
El corazón es el órgano muscular principal del aparato circulatorio que funciona como una bomba aspirante e impelente, impulsando la sangre a todo el cuerpo
El corazón impulsa la sangre mediante los movimientos de sístole (auricular y ventricular) y diástole.
Se denomina sístole a la contracción del corazón (ya sea de una aurícula o de un ventrículo) para expulsar la sangre hacia los tejidos.
Se denomina diástole a la relajación del corazón para recibir la sangre procedente de los tejidos.
Un ciclo cardíaco está formado por una fase de relajación y llenado ventricular (diástole) seguida de una fase contracción y vaciado ventricular (sístole). Cuando se utiliza un estetoscopio, se pueden distinguir dos ruidos:
· El primero corresponde a la contracción de los ventrículos con el consecuente cierre de las válvulas auriculoventriculares (mitral y tricúspide)
· El segundo corresponde a la relajación de los ventrículos con el consecuente retorno de sangre hacia los ventrículos y cierre de la válvula pulmonar y aórtica.
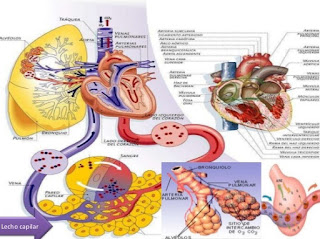
La circulación pulmonar
El sistema circulatorio pulmonar es la parte del sistema cardiovascular en el que la sangre pobre en oxígeno se bombea desde el corazón, a través de la arteria pulmonar, a los pulmones y vuelve, oxigenada, al corazón a través de la vena pulmonar.
La sangre privada de oxígeno procedente de la vena cava superior e inferior, entra en la aurícula derecha del corazón y fluye a través de la válvula tricúspide (válvula atrio ventricular derecha) y entra en el ventrículo derecho, desde el cual se bombea a través de la válvula semilunar pulmonar en la arteria pulmonar hacia los pulmones. El intercambio de gases se produce en los pulmones, mediante el cual se libera CO2 de la sangre, y se absorbe el oxígeno. La vena pulmonar devuelve la sangre ya oxigenada a la aurícula izquierda.
La circulación sistémica
La circulación sistémica es la circulación de la sangre a todas las partes del cuerpo, excepto los pulmones. Es la parte del sistema cardiovascular que transporta la sangre oxigenada desde el corazón a través de la aorta desde el ventrículo izquierdo donde la sangre se ha depositado previamente a partir de la circulación pulmonar, al resto del cuerpo, y devuelve la sangre pobre en oxígeno al corazón. La circulación sistémica es, en términos de distancia, mucho más larga que la circulación pulmonar, ya que recorre cada parte del cuerpo.
La presión sanguínea
Es la presión ejercida por la sangre circulante sobre las paredes de los vasos sanguíneos, y constituye uno de los principales signos vitales. La presión de la sangre disminuye a medida que la sangre se mueve a través de arterias, arteriolas, vasos capilares, y venas; el término presión sanguínea generalmente se refiere a la presión arterial, es decir, la presión en las arterias más grandes, es comúnmente medida por medio de un esfigmomanómetro. Los valores de la presión sanguínea se expresan en milímetros del mercurio (mmHg), a pesar de que muchos dispositivos de presión vascular modernos ya no usan mercurio
Aunque a la presión sanguínea se la confunde con la presión arterial, se puede distinguir dos tipos de presión sanguínea:
· Presión venosa
· Presión arterial: Tiene dos componentes o medidas de presión arterial que son:
Presión sistólica o la alta.
Presión diastólica o la baja
Presión venosa
La presión venosa es la presión que ejerce la sangre contenida en los vasos venosos. En general, es más baja que la presión arterial, debido a que, aunque el volumen de sangre es grande, la distensibilidad de los vasos también es grande, factor que influye directamente en la presión. Por otro lado, y al contrario de lo que sucede con la presión arterial, la presión venosa es mayor en la periferia y menor en los grandes vasos, cerca del corazón
Tiene un valor que oscila entre 0 y 5 mmHg, y depende del equilibrio entre el gasto cardíaco y el retorno venoso. En las venas postcapilares, es decir, en las que son continuación directa de los capilares venosos, aún hay un remanente de la presión arterial, con un valor de unos 16 mmHg; en las venas de calibre mediano el valor se ve reducido hasta 10 mmHg, y en las grandes venas extratorácicas los valores oscilan entre 5 y 6 mmHg.
La presión arterial (PA)
Es la presión que ejerce la sangre contra la pared de las arterias. Esta presión es imprescindible para que circule la sangre por los vasos sanguíneos y aporte el oxígeno y los nutrientes a todos los órganos del cuerpo para que puedan funcionar. Es un tipo de presión sanguínea. No debe confundirse con tensión arterial (TA) que es la presión que los vasos sanguíneos ejercen sobre la sangre circulante.
La presión arterial tiene dos componentes:
· Presión arterial sistólica: corresponde al valor máximo de la tensión arterial en sístole (cuando el corazón se contrae). Se refiere al efecto de presión que ejerce la sangre eyectada del corazón sobre la pared de los vasos.
· Presión arterial diastólica: corresponde al valor mínimo de la tensión arterial cuando el corazón está en diástole o entre latidos cardíacos. Depende fundamentalmente de la resistencia vascular periférica. Se refiere al efecto de distensibilidad de la pared de las arterias, es decir el efecto de presión que ejerce la sangre sobre la pared del vaso.
Presión y la tención arterial
La presión arterial es la fuerza que ejerce la sangre al circular por las arterias, mientras que tensión arterial es la forma en que las arterias reaccionan a esta presión, lo cual logran gracias a la elasticidad de sus paredes. Si bien ambos términos se suelen emplear como sinónimos, es preferible emplear el de presión arterial. De hecho, su medida se describe en unidades de presión (por ejemplo, mm de Hg).
La relación entre ambas se puede expresar mediante la ley de Laplace:
P=T/r
Donde T es la tensión, P es la presión y r el radio de un vaso sanguíneo.
Una presión arterial normal ronda entre los 120/80 mm de Hg,1 mientras que para un atleta puede ser menor y rondar entre 100/60 mm de Hg.
Pulso
En medicina, el pulso de una persona es la pulsación provocada por la expansión de sus arterias como consecuencia de la circulación de sangre bombeada por el corazón. Se obtiene por lo general en partes del cuerpo donde las arterias se encuentran más próximas a la piel, como en las muñecas o el cuello e incluso en la sien. El valor normal en los adultos es de 60-90 latidos por minuto. Los valores varían de acuerdo a la edad ( recién nacidos 70-190, ancianos 60 o menos).
• Pulso radial, (arteria radial).
• Pulso ulnar, (arteria ulnar).
• Pulso carotídeo, en el cuello (arteria carótida).
• Pulso braquial, entre el bíceps y el tríceps, en el lado medial de la cavidad del codo (arteria braquial).
• Pulso femoral, en el muslo (arteria femoral).
• Pulso poplíteo, bajo la rodilla en la fosa poplítea.
• Pulso dorsal del pie o pedio, en el empeine del pie (arteria dorsal del pie).
• Pulso tibial posterior, detrás del tobillo (arteria tibial posterior).
• Pulso temporal, sien directamente frente a la oreja.
Estructuras del aparato Respiratorio.
El sistema respiratorio es el conjunto de estructuras cuya función es proporcionar oxígeno a los líquidos corporales (sangre) y retirar el anhídrido carbónico (CO2) de las células (para evitar que se incremente la acidez del líquido extracelular).
Dicho sistema está relacionado con el sistema músculo-esquelético, que permite movilizar los pulmones, y el sistema circulatorio junto al que realiza el intercambio gaseoso y es el que, finalmente, acerca la sangre ya oxigenada, a las distintas zonas del cuerpo.
Dicho sistema está relacionado con el sistema músculo-esquelético, que permite movilizar los pulmones, y el sistema circulatorio junto al que realiza el intercambio gaseoso y es el que, finalmente, acerca la sangre ya oxigenada, a las distintas zonas del cuerpo.
El aparato respiratorio se divide en dos partes desde el punto de vista funcional
a) Sistema de conducción o vías aéreas.
b) Sistema de intercambio o superficie alveolar.
Vías respiratorias o sistema respiratorio conductor
- Vías aéreas altas: fosas nasales y faringe.
- Vías aéreas bajas: laringe, tráquea, bronquios y bronquiolos.
El aire entra al cuerpo primero a través de la boca o la nariz, se desplaza rápidamente por la faringe (garganta) pasa a través de la laringe, entra a la tráquea, que se divide en bronquios derecho e izquierdo en los pulmones y luego se divide aún más en ramas cada vez más pequeñas llamadas bronquiolos. Los bronquiolos más pequeños terminan en pequeños sacos de aire llamados alvéolos, los cuales se inflan durante la inhalación y se desinflan durante la exhalación
El intercambio de gases es la provisión de oxigeno de los pulmones al torrente sanguíneo y la eliminación de dióxido de carbono del torrente sanguíneo a los pulmones. Esto tiene lugar en los pulmones entre los alvéolos y una red de pequeños vasos sanguíneos llamados capilares, los cuales están localizados en las paredes de los alvéolos.
Las paredes de los alvéolos en realidad comparten una membrana con los capilares en la cual el oxígeno y el dióxido de carbono se pueden mover libremente entre el sistema respiratorio y el torrente sanguíneo. Las moléculas de oxígeno se adhieren a los glóbulos rojos, los cuales regresan al corazón. Al mismo tiempo, las moléculas de dióxido de carbono en los alvéolos son expulsadas del cuerpo con la siguiente exhalación
Capacidad pulmonar
Las capacidades pulmonares se refieren a los distintos volúmenes de aire característicos en la respiración humana. Un pulmón humano puede almacenar alrededor de 5 litros de aire en su interior, pero una cantidad significativamente menor es la que se inhala y exhala durante la respiración.
Al describir los procesos del ciclo pulmonar, a veces es deseable considerar juntos dos o más volúmenes pulmonares, estas combinaciones de volúmenes son llamados capacidades pulmonares:
Valores constantes
- Capacidad inspiratoria (CI): Es la cantidad de aire que una persona puede respirar comenzando en el nivel de una espiración normal y distendiendo al máximo sus pulmones (3.500 ml aproximadamente). CI = VC + VRI
- Capacidad residual funcional (CRF): Es la cantidad de aire que queda en los pulmones tras una espiración normal (2.300 ml aproximadamente). CRF = VRE + VR
- Capacidad vital (CV): Es la cantidad de aire que es posible expulsar de los pulmones después de haber inspirado completamente. Son alrededor de 4,6 litros. CV = VRI + VC + VRE
- Capacidad pulmonar total (CPT): Es el volumen de aire que hay en el aparato respiratorio, después de una inhalación máxima voluntaria. Corresponde a aproximadamente a 6 litros de aire. Es el máximo volumen al que pueden expandirse los pulmones con el máximo esfuerzo posible (aproximadamente 5.800 ml). CPT = VC + VRI + VRE + VR.
Valores constantes
- Volumen corriente: 500 ml
- Volumen de reserva inspiratorio: 3.000 ml (con esfuerzo inspiratorio)
- Volumen de reserva espiratorio: 1.000 ml (con esfuerzo espiratorio)
- Volumen residual: 1.200 ml
- Capacidad vital: volumen de reserva inspiratorio (3.000 ml) + volumen de reserva espiratoria (1.000 ml) + volumen circulante (500 ml) = 4.500 ml
- Capacidad inspiratoria: volumen circulante (500 ml) + volumen de reserva inspiratoria (3.000 ml) = 3.500 ml
- Capacidad espiratoria: volumen residual (1.200 ml) + volumen de reserva espiratoria (1.000 ml) = 2.200 ml
- Capacidad pulmonar total: capacidad vital (4.500 ml) + volumen residual (1.200 ml) = 5.700 ml
Los volúmenes pulmonares.
- Volumen corriente (VC): volumen de aire inspirado o espirado en cada respiración normal. En adulto sano es de 6 o 7 ml/kg (unos 500 ml aproximadamente).
- Volumen de reserva inspiratorio (VRI): volumen adicional máximo de aire que se puede inspirar por encima del volumen corriente normal mediante inspiración forzada; habitualmente es igual a unos 3.000 ml.
- Volumen de reserva espiratorio (VRE): cantidad adicional máxima de aire que se puede espirar mediante espiración forzada, después de una espiración corriente normal, normalmente es de unos 1.100 ml.
- Volumen residual (VR): volumen de aire que queda en los pulmones y las vías respiratorias tras la espiración forzada, supone en promedio unos 1.200 ml aproximadamente. Este volumen no puede ser exhalado.
Mecanismo que llevan al colapso pulmonar
Depende de dos factores:
· Las fibras elásticas del parénquima pulmonar.
· La tensión superficial de los líquidos que cubren a los alveolos.
Provoca una tendencia continua de estos a colapsarse dado que estos mecanismos suceden en todo los espacios aéreos de los pulmones, el efecto neto de los mismos en producir una fuerza elástica contráctil en la totalidad de los pulmones es igual fuerza elástica de tensión superficial.
Mecanismo que se oponen al colapso pulmonar
Depende de dos factores:
- La presión intrapleural negativa ayuda a mantener los pulmones distendidos.
- La sustancia tensioactiva o surfactante disminuye la tensión superficial de los líquidos que rodean a los alveolos. La sustancia tencioactiva es una mezcla bifásica de proteínas fosfolípidos e iones; dipalmitoil-lectina (apoproteiina surfactante e iones de calcio), producido por el epitelio alveolo de las células tipo II. Previene el edema pulmonar.
La importancia del volumen residual
El volumen residual es el remanente en los pulmones por que proporciona aire al alveolo para airear la sangre y entre en dos respiraciones, caso contrario se produciría un cambio de contracción de CO2 con la espiración y la inspiración.
Transporte de oxígeno y de dióxido de carbono (CO2) en la sangre.
La sangre transporta los gases respiratorios por todo el organismo. El O2 se transporta desde los pulmones hasta todos los tejidos del organismo, mientras que el CO2 producido por las células responsables del metabolismo se transporta hasta los pulmones para que sea eliminado del organismo. Es decir el O2 se desplaza desde los alveolos hasta la sangre capilar pulmonar por difusión, porque la presión parcial de O2 (PO2) en el aire alveolar es mayor que la de la sangre pulmonar. En los tejidos periféricos, la PO2 es menor en las células que en la sangre arterial que penetra en los capilares y, por consiguiente, el O2 de la sangre difunde a través de los espacios intersticiales hasta el interior de la célula. En cambio la presión parcial de CO2 (PCO2) en los tejidos en actividad metabólica es mucho mayor que la de la sangre capilar, de modo que el CO2 difunde a la sangre y llega a los pulmones. Aquí la PCO2 de la sangre capilar pulmonar es mayor que la de los alveolos, y el CO2 difunde a través de las membranas capilares y alveolares y se elimina del organismo en la espiración.
El dióxido de carbono es transportado en la sangre en tres formas diferentes: como gas disuelto, como bicarbonato y como compuestos carbamínicos. Los análisis químicos ponen de manifiesto que la sangre arterial contiene mucho más CO2 que O2. El CO2 se transporta por la sangre de varias formas:
1.- Como CO2 disuelto.
2.- Como iones bicarbonato.
3.- Como carbaminohemoglobina, una combinación entre el CO2 y los grupos amino libres de la hemoglobina.
Alrededor de un 5 a un 7% del CO2 sanguíneo total se encuentra en solución y su concentración está determinada por su solubilidad y su presión parcial.
Regulación de la respiración.
La función principal y reguladora del sistema respiratorio es mantener las presiones normales de oxígeno y dióxido de carbono, así como la concentración de iones H+ o hidrogeniones, lo cual se consigue adecuando la ventilación pulmonar a las necesidades metabólicas orgánicas de consumo y producción de ambos gases, respectivamente.
Las funciones homeostáticas y conductuales del aparato respiratorio están reguladas por el sistema nervioso central (SNC), donde se origina el ritmo respiratorio básico.
La respiración rítmica basal, está regulada por los centros respiratorios nerviosos situados en el encéfalo que recogen información proveniente del aparato respiratorio y de otras partes del organismo, para dar lugar a una respuesta a través de los órganos efectores o musculatura respiratoria que determinará la profundidad de la respiración, o volumen corriente, y la frecuencia. La corteza cerebral también participa cuando se interviene de forma voluntaria en el proceso respiratorio
La contracción de los músculos respiratorios se debe a impulsos nerviosos originados en las motoneuronas correspondientes de la médula espinal. La inervación de dichos músculos es recíproca, es decir, tanto la contracción como el incremento del tono son concomitantes con la relajación de sus antagonistas. En otras palabras, la contracción de los músculos inspiratorios determina simultáneamente la disminución del tono de los espiratorios y viceversa
Centros respiratorios
A nivel central, la respiración está controlada por diversas zonas del tronco del encéfalo que se conocen con el nombre de centros respiratorios y que son:
1. Centros bulbares.
2. Centro apnéustico.
3. Centro neumotáxico.
4. Centros superiores.





















Me sirvió de mucha ayuda, todo lo que necesitaba saber lo encontré en este blog..!!
ResponderEliminarMuchas gracias, fue de mucha ayuda :)
ResponderEliminarMuchisimas gracias es muy interesante
ResponderEliminar